一波接一波的降薪,让中国医生过去一年格外难。
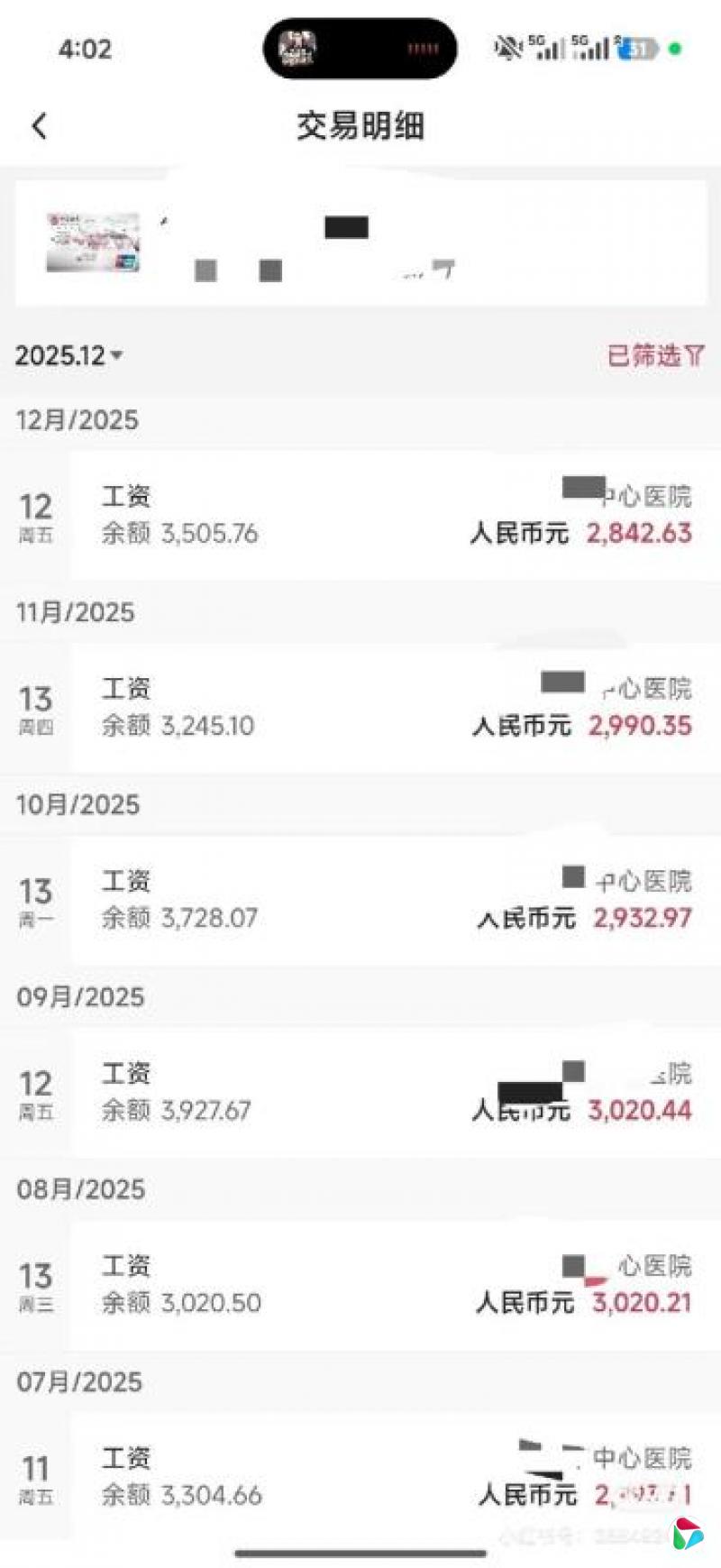
广东的李医生告诉我,在她所在地级市公立医院,她作为一名编内初级职称医师,目前每个月薪水只有3000多元。
降薪从2023年开始,先是绩效工资下调、砍半,接着是补贴取消,最后连基本工资也一并下调。与此同时,个人缴纳的社保却在增加。这一减一增,让她每个月到手的薪水不断缩水,从不到过去一半,到现在连三分之一都不及。
为了补贴家用,李医生只能一边上班,一边在网上兼职接单看诊。平均下来一单10元左右,她一个月多赚几百块,刚够家里交个水电费。
李医生的情况不是个例。根据华医网去年6月发布的《医疗人才2024年薪资及就业调研报告》,在参与调研的近三万名医护人员中,2024年薪酬下降的占比高达57.9%,比前一年增加了20个百分点。
在中国社交媒体上,医生降薪的贴文比比皆是,从一线城市大医院,到社区、乡镇医院,从初级医师到主治医师,几乎都受降薪波及。过去几个月,这一轮降薪潮愈演愈烈,一部分医院不光是降薪,甚至连按时发工资都成了问题。
在一则讨论2025年终奖的贴文下方,一名医护人员无奈感慨:“工作17年从来没有年终奖,最近工资都发不出”。另一名医护人员安慰他,“能发工资已经很好了”。
薪资情况的持续恶化,也让撑不下去的医生选择离职,演变成一场“医生离职潮”。在李医生所在的医院,过去两年已有十几名医生离职,其中不乏医院的得力干将。江苏的郭医生告诉我,他所在的三甲医院离职率甚至高达20%。
中国公立医院医生的薪酬,主要由基本工资、津贴和绩效工资构成。其中,固定薪酬大约占四成;在一线城市,这一占比更低,仅有29%。换句话说,中国医生一半甚至更多的收入,都要靠创造绩效来实现。
医生的绩效,又与医院收入密切相关。在2017年之前,中国公立医院的收入主要来自三大块:医疗收入、财政拨款,以及药品和耗材加成。
其中,财政拨款主要来自地方政府,占比不高,且相对较稳定。药品和耗材加成曾一度占公立医院收入的40%以上。但自2017年以来,中国官方先后取消了药品加成和耗材加成,医院失去了一块重要收入,当时医护人员就曾经历一轮降薪。
医疗收入长期以来都是医院收入的大头,但它也受到医保制度的严格限制。其中一个争议的焦点,是过去几年在全国推开的DRG/DIP(按病组或病种分值)付费改革。根据这项改革,医院对每类疾病或诊疗操作收取固定“打包价”,超出部分需由医院自负。一部分评论认为,这种付费方式是导致医院严重亏损的关键原因。
不过,中国官方并不认可这一说法。中国国家医保局2024年曾发文指出,医院医疗收入减少,不应将责任归咎于DRG,更主要的问题在于医院的不合理扩张和发展。
也有观点认为,问题的根源并不只在医保付费方式,而在于医生薪酬与公立医院收入过于紧密地捆绑在一起,使医生成了医院经营压力的直接承受者。复旦大学公卫学院卫生经济学教研室主任应晓华在去年10月发表的一篇论文中便指出,当前公立医院的薪酬制度存在结构失调。
应晓华对比研究发现,国际上公立医院医生以固定薪酬为主,这种制度更有利于保持医疗的公益性,并在制度设计上避免了绩效驱动下的短期逐利行为。而在中国,公立医院医生的绩效工资占比偏高,医生容易出现追求绩效指标而导致过度医疗等问题。
更令人担忧的是,当目前的薪水无法留住医生,留下来的人便需要承担更多的工作。人手持续流失、工作强度不断加大,长此以往,医疗质量的下滑几乎难以避免,而压力又会进一步挤压仍在岗的医生,进入恶性循环。
郭医生从事临床工作10年,已经升到主治医师。他不考虑转行,因为沉没成本太高,医院也是他的舒适区。但他很确定,当前医疗系统的寒意,恐怕在未来五到十年内都难以消散。
这股寒意已经开始影响下一代的职业选择。在李医生所在的医院,几名年轻医生毕业后就顺利入编,但如今宁愿违约也要离职。医学生苦读多年,好不容易“上岸”,却在踏上岸的那一刻毅然转身离开,这已经不只是经济问题,更是下一代医生在权衡未来发展后的理性选择。


